Demenz verstehen: Symptome, Ursachen und Behandlung
Der Sammelbegriff „Demenz” beschreibt eine Reihe von Symptomen, die das Gedächtnis, das Denken und die sozialen Fähigkeiten so stark beeinträchtigen, dass das tägliche Leben davon gestört wird. Im Gegensatz zum normalen, altersbedingten kognitiven Verfall hat Demenz erhebliche Auswirkungen auf alltägliche Funktionen und die Lebensqualität. Es handelt sich dabei nicht um eine einzelne Krankheit, sondern um ein Syndrom, das verschiedene spezifische Krankheitsbilder wie die Alzheimer-Krankheit, die vaskuläre Demenz, die Lewy-Körperchen-Demenz und die frontotemporale Demenz umfasst.
Die Prävalenz von Demenzerkrankungen nimmt weltweit zu. Derzeit leben schätzungsweise 55 Millionen Menschen mit Demenz, und aufgrund der alternden Bevölkerung wird erwartet, dass sich diese Zahl bis 2050 verdreifachen wird. Eine frühzeitige Diagnose und Intervention sind entscheidend für eine wirksame Behandlung von Demenz und zur Verbesserung der Lebensqualität der Betroffenen.
Dieser Artikel bietet einen umfassenden Überblick über Demenz, einschließlich ihrer Arten, Symptome, Ursachen und Behandlungsmöglichkeiten. Durch das Verständnis dieser Aspekte können Patienten, Betreuer und Angehörige der Gesundheitsberufe besser mit den Herausforderungen umgehen, die Demenz mit sich bringt, und die Ergebnisse für diejenigen, die mit der Krankheit leben, verbessern.
In den folgenden Abschnitten befassen wir uns mit den verschiedenen Arten von Demenz, untersuchen die Symptome und Ursachen und diskutieren die verfügbaren Behandlungs- und Managementstrategien.
Arten von Demenz
Demenz kann verschiedene Formen annehmen, die jeweils spezifische Merkmale und Ursachen aufweisen. Das Verständnis dieser Unterschiede ist entscheidend für eine genaue Diagnose und eine wirksame Behandlung. Im Folgenden werden die häufigsten Demenzformen vorgestellt:
Alzheimer-Krankheit
Die Alzheimer-Krankheit ist mit einem Anteil von 60–80 % die häufigste Form der Demenz. Sie ist gekennzeichnet durch die Ablagerung von Amyloid-Plaques und Tau-Fibrillen im Gehirn, welche zum Absterben von Gehirnzellen führen. Die Symptome beginnen typischerweise mit Gedächtnisverlust und umfassen Verwirrtheit, Orientierungslosigkeit, Sprach- und Entscheidungsschwierigkeiten. Mit fortschreitender Erkrankung können die Betroffenen die Fähigkeit verlieren, alltägliche Tätigkeiten selbstständig auszuführen.
Vaskuläre Demenz
Die vaskuläre Demenz ist die zweithäufigste Demenzform. Sie tritt häufig nach einem Schlaganfall oder anderen Erkrankungen auf, die die Durchblutung des Gehirns beeinträchtigen. Die Symptome können je nach Ort und Ausmaß der Hirnschädigung sehr unterschiedlich sein. Häufige Anzeichen sind Probleme mit dem Planen, Urteilen und der Motorik sowie Veränderungen der Stimmung und der Persönlichkeit. Zu den Risikofaktoren zählen Bluthochdruck, Diabetes und Rauchen.
Lewy-Körperchen-Demenz
Bei dieser Form der Demenz kommt es zu abnormalen Eiweißablagerungen in den Gehirnzellen, den sogenannten Lewy-Körperchen. Diese Ablagerungen betreffen Hirnregionen, die für Denken, Gedächtnis und Bewegung zuständig sind. Zu den Symptomen gehören visuelle Halluzinationen, eine schwankende Aufmerksamkeit und Wachheit sowie motorische Symptome, die denen der Parkinson-Krankheit ähneln, wie beispielsweise Zittern und Steifheit. Auch Schlafstörungen und autonome Funktionsstörungen können auftreten.
Frontotemporale Demenz
Bei der frontotemporalen Demenz (FTD) kommt es zu einer Degeneration der für Verhalten, Persönlichkeit und Sprache verantwortlichen Stirn- und Schläfenlappen des Gehirns. Im Vergleich zu anderen Demenzformen tritt die FTD eher in jüngeren Jahren auf, häufig zwischen dem 45. und 65. Lebensjahr. Zu den Symptomen können drastische Persönlichkeitsveränderungen, unangemessenes Sozialverhalten und Sprachstörungen gehören. Im Gegensatz zur Alzheimer-Krankheit bleibt das Gedächtnis in den frühen Stadien der FTD häufig erhalten.
Gemischte Demenz
Bei der gemischten Demenz treten mehrere Demenzformen gleichzeitig auf. Die häufigste Kombination ist Alzheimer und vaskuläre Demenz. Die Symptome können schwerwiegender sein und schneller fortschreiten als bei einer Demenz mit nur einem Demenztyp. Die Diagnose kann schwierig sein, da sich die Symptome mit denen der einzelnen Demenzerkrankungen überschneiden.
Ein umfassendes Verständnis der verschiedenen Demenzformen ist für eine genaue Diagnose und angemessene Behandlung unerlässlich. Jede Demenzerkrankung bringt besondere Herausforderungen mit sich und erfordert maßgeschneiderte Pflege- und Managementansätze. Im folgenden Abschnitt werden die häufigsten Symptome von Demenz und ihre Auswirkungen auf das tägliche Leben untersucht.
Symptome der Demenz
Die Symptome der Demenz variieren je nach Art und Stadium der Erkrankung. Im Allgemeinen lassen sie sich aber in drei Kategorien einteilen: kognitive, psychische und Verhaltenssymptome. Das frühzeitige Erkennen dieser Symptome ist entscheidend, um eine rechtzeitige Diagnose und Intervention zu ermöglichen und somit die Lebensqualität der Betroffenen erheblich zu verbessern.
Kognitive Symptome
Die kognitiven Symptome sind oft die auffälligsten und folgenschwersten. Dabei handelt es sich um Schwierigkeiten mit dem Gedächtnis, dem Denken und dem Problemlösen, die das tägliche Leben stark beeinträchtigen können.
- Gedächtnisverlust: Ein häufiges Frühsymptom ist der Verlust des Kurzzeitgedächtnisses, beispielsweise das Vergessen kürzlich geschehener Ereignisse oder das Wiederholen von Fragen. Mit der Zeit kann auch das Langzeitgedächtnis betroffen sein.
- Schwierigkeiten beim Problemlösen und Planen: Die Betroffenen können Probleme mit Aufgaben haben, die komplexes Denken oder Planen erfordern, wie beispielsweise die Verwaltung der Finanzen oder das Befolgen eines Rezeptes.
- Verwirrung und Desorientierung: Menschen mit Demenz sind in vertrauter Umgebung oft desorientiert und können den Überblick über Termine, Jahreszeiten und den zeitlichen Ablauf verlieren.
Psychische Symptome
Psychische Symptome beeinflussen den emotionalen Zustand einer Person und können sowohl für die betroffene Person als auch für ihre Betreuungspersonen eine erhebliche Belastung darstellen.
Depressionen gehen häufig mit Stimmungsschwankungen wie anhaltender Traurigkeit oder dem Verlust des Interesses an Aktivitäten einher und können andere Symptome verstärken.
- Angstzustände: Die Betroffenen können vermehrt Angstzustände erleben, insbesondere in ungewohnten Situationen oder wenn ihre Routinen gestört werden.
- Halluzinationen und Wahnvorstellungen: Einige Demenzformen, wie z. B. die Lewy-Körperchen-Demenz, können Halluzinationen (Dinge sehen oder hören, die nicht vorhanden sind) und Wahnvorstellungen (falsche Überzeugungen) verursachen.
Verhaltenssymptome
Verhaltenssymptome sind Veränderungen der Persönlichkeit und des Verhaltens, die für das Pflegepersonal eine Herausforderung darstellen können.
- Aggressivität und Unruhe: Menschen mit Demenz können leicht frustriert oder wütend werden, manchmal ohne ersichtlichen Grund.
- Umherwandern: Ein häufiges und potenziell gefährliches Verhalten, bei dem Menschen mit Demenz ziellos umherwandern oder versuchen, ihre Wohnung zu verlassen.
- Apathie: mangelndes Interesse oder fehlende Motivation, an Aktivitäten teilzunehmen, die früher Spaß gemacht haben.
Frühe Anzeichen erkennen
Die Früherkennung dieser Symptome ist entscheidend für eine rechtzeitige Diagnose. Ein gewisser kognitiver Abbau ist zwar ein normaler Bestandteil des Alterns, die Veränderungen, die mit einer Demenz einhergehen, sind jedoch schwerwiegender und anhaltender. Wenn Sie oder ein Angehöriger unter mehreren dieser Symptome leiden oder sich die Symptome mit der Zeit verschlimmern, sollten Sie unbedingt einen Arzt konsultieren.
Die Auswirkungen der Symptome auf den Alltag können erheblich sein. Einfache Aufgaben wie Anziehen, Kochen und Körperpflege können zu Herausforderungen werden, die verstärkte Unterstützung durch Pflegepersonen erfordern. Da sich die Symptome mit der Zeit verschlimmern, werden mit dem Fortschreiten der Demenz umfassendere Pflege- und Unterstützungssysteme erforderlich.
Im nächsten Abschnitt befassen wir uns mit den Ursachen und Risikofaktoren von Demenz, einschließlich der Erkenntnisse über veränderbare Lebensstilfaktoren, die das Demenzrisiko beeinflussen können.
Ursachen und Risikofaktoren
Demenz entsteht durch Schäden an Gehirnzellen, welche die Kommunikation zwischen ihnen beeinträchtigen. Diese Schädigungen können durch verschiedene Faktoren verursacht werden, darunter genetische Veranlagung, gesundheitliche Erkrankungen sowie Lebensstil- und Umweltfaktoren. Laut der Lancet Commission on Dementia Prevention, Intervention and Care sind etwa 60 % des Demenzrisikos nicht beeinflussbar, während bis zu 40 % durch Lebensstil- und Umweltfaktoren beeinflusst werden können.
Genetische Faktoren
Genetische Faktoren spielen eine wichtige Rolle beim Risiko, bestimmte Formen der Demenz, insbesondere die Alzheimer-Krankheit, zu entwickeln. Eine familiäre Vorbelastung kann das individuelle Risiko erhöhen, ebenso wie bestimmte genetische Varianten, etwa das APOE-ε4-Allel. Dennoch gilt: Nicht jede Person mit genetischer Veranlagung entwickelt eine Demenz, und auch Menschen ohne familiäre Vorbelastung können betroffen sein.
Lebensstil- und Umweltfaktoren
Beeinflussbare Risikofaktoren bieten eine wichtige Möglichkeit, das Demenzrisiko zu reduzieren. Große internationale Studien, insbesondere der Lancet-Report von 2024, identifizieren zentrale Bereiche, in denen gezielte Maßnahmen einen erheblichen Unterschied machen können.
- Bildung und kognitive Aktivität
Studien zeigen, dass eine gute Schulbildung das Demenzrisiko bereits in der Kindheit um etwa 7 % senken kann. Lebenslanges Lernen und geistige Aktivität tragen dazu bei, eine sogenannte kognitive Reserve aufzubauen, die den Krankheitsbeginn verzögern kann. - Hörvermögen
Ein Hörverlust im mittleren Lebensalter erhöht das Risiko, an Demenz zu erkranken, um etwa 6 %. Eine frühzeitige Diagnose und Behandlung, beispielsweise durch Hörgeräte, kann diesem Risiko entgegenwirken. - Herz-Kreislauf-Gesundheit
Die Gesundheit des Herz-Kreislauf-Systems ist von entscheidender Bedeutung. Bluthochdruck erhöht das Demenzrisiko um ca. 2 %, da Gefäßschäden auch das Gehirn betreffen. Ein herzgesunder Lebensstil mit regelmäßiger Bewegung und ausgewogener Ernährung schützt somit auch die kognitive Funktion. - Cholesterinmanagement
Ein erhöhter LDL-Cholesterinspiegel im mittleren Lebensalter wurde als neuer Risikofaktor identifiziert. Hohe Cholesterinwerte können Gefäßschäden verursachen und somit das Demenzrisiko erhöhen. Eine frühzeitige Kontrolle und Behandlung ist daher wichtig. - Gewichtsmanagement
Übergewicht im mittleren Lebensalter erhöht das Demenzrisiko um etwa ein Prozent. Ein gesundes Körpergewicht trägt zur Reduktion dieses Risikos bei. - Diabetes-Management
Diabetes mellitus erhöht das Demenzrisiko um etwa 1 %. Eine gute Blutzuckereinstellung ist entscheidend, um langfristige Schäden an Gefäßen und Nerven zu vermeiden. - Geistige und körperliche Aktivität
Ein aktiver Lebensstil ist entscheidend, um kognitive Reserven aufzubauen. Regelmäßige körperliche Bewegung kann das Demenzrisiko um etwa zwei Prozent senken. Auch geistige Aktivität trägt dazu bei, die kognitive Leistungsfähigkeit zu erhalten. Ausreichender Schlaf und Stressbewältigung sind ebenfalls wichtig. - Psychische Gesundheit
Eine unbehandelte Depression erhöht das Demenzrisiko um etwa 4 %. Eine frühzeitige Diagnose und Behandlung psychischer Erkrankungen ist daher von großer Bedeutung. - Kopfverletzungen
Schädel-Hirn-Traumata erhöhen das Demenzrisiko um etwa 3 %. Präventive Maßnahmen wie das Tragen von Helmen oder das Vermeiden wiederholter Kopfverletzungen sind daher wichtig. - Rauchen und Alkoholkonsum
Rauchen erhöht das Demenzrisiko um etwa 5 %, übermäßiger Alkoholkonsum steigert das Risiko zusätzlich um etwa 1 %. Durch den Verzicht auf Tabak und einen moderaten Alkoholkonsum kann das Risiko deutlich gesenkt werden. - Soziale Kontakte
Soziale Isolation erhöht das Demenzrisiko um etwa 4 %. Aktive soziale Beziehungen wirken dagegen schützend und fördern die geistige Gesundheit. - Körperliche Inaktivität
Bewegungsmangel trägt zu einem um ca. 2 % erhöhten Demenzrisiko bei. Regelmäßige körperliche Aktivität unterstützt die Durchblutung des Gehirns und fördert neuronale Verbindungen. - Sehvermögen
Ein unbehandelter Sehverlust im höheren Lebensalter wurde als weiterer Risikofaktor identifiziert. Sehbeeinträchtigungen können kognitive Prozesse negativ beeinflussen und soziale Isolation fördern. Regelmäßige Augenuntersuchungen und geeignete Behandlungen sind daher wichtig. - Luftverschmutzung
Eine hohe Belastung durch Luftverschmutzung wird mit einem um ca. 2 % erhöhten Demenzrisiko in Verbindung gebracht, vermutlich durch entzündliche Prozesse und Gefäßschäden.
Begleiterkrankungen
Weitere Erkrankungen, wie beispielsweise chronische Entzündungen, Herz-Kreislauf-Erkrankungen und Stoffwechselstörungen, können ebenfalls das Risiko für Demenz erhöhen. Eine konsequente Behandlung dieser Begleiterkrankungen ist daher entscheidend für die Prävention.
Zusammenfassung
Demenz entsteht durch das Zusammenspiel genetischer, gesundheitlicher sowie Lebensstil- und Umweltfaktoren. Ein Teil des Risikos ist nicht beeinflussbar, doch ein erheblicher Anteil kann durch präventive Maßnahmen reduziert werden.
Die 14 Risikofaktoren der Lancet Commission (2024) verdeutlichen die Bedeutung eines lebenslangen Ansatzes zur Förderung der Gehirngesundheit: von Bildung in jungen Jahren über Herz-Kreislauf-Gesundheit im mittleren Alter bis hin zu sozialer und sensorischer Gesundheit im Alter.
Durch gesunde Lebensgewohnheiten und die Behandlung bestehender Erkrankungen lässt sich das individuelle Demenzrisiko deutlich senken.
Diagnose von Demenz
Für die Diagnose einer Demenz ist eine umfassende Beurteilung der Symptome, der Krankengeschichte und der kognitiven Funktionen erforderlich. Eine genaue Diagnose ist entscheidend, um einen geeigneten Behandlungs- und Pflegeplan festzulegen. Der Diagnoseprozess umfasst in der Regel mehrere wichtige Schritte:
Erstes Assessment und Anamnese
Der erste Schritt zur Diagnose einer Demenz ist eine gründliche Untersuchung durch eine medizinische Fachkraft. Diese umfasst:
- Anamnese: Überprüfung der Krankengeschichte des Patienten, einschließlich bestehender Erkrankungen, Medikamenteneinnahme und einer Familiengeschichte von Demenz oder anderen neurologischen Störungen.
- Überprüfung der Symptome: Dabei werden die aktuellen Symptome mit dem Patienten und seinen Angehörigen besprochen, wobei der Schwerpunkt auf dem Beginn, der Dauer und dem Fortschreiten von Gedächtnisverlust, kognitiven Schwierigkeiten und Verhaltensänderungen liegt.
Kognitive und neuropsychologische Diagnostik
Kognitive und neuropsychologische Tests helfen bei der Beurteilung des Ausmaßes der kognitiven Beeinträchtigung und bei der Identifizierung der betroffenen Bereiche. Diese Tests können Folgendes umfassen:
- Mini-Mental State Examination (MMSE): Ein kurzes Beurteilungsinstrument, das verschiedene kognitive Funktionen wie Gedächtnis, Aufmerksamkeit und Sprache misst.
- Montreal Cognitive Assessment (MoCA): Ein Test, mit dem leichte kognitive Beeinträchtigungen und Demenz im Frühstadium erkannt werden können.
- Neuropsychologische Testdiagnostik: Ausführlichere Tests, die verschiedene kognitive Bereiche wie Gedächtnis, Exekutivfunktionen, Sprache und visuell-räumliche Fähigkeiten bewerten.
Ursachen und Risikofaktoren
Demenz entsteht durch Schäden an Gehirnzellen, welche die Kommunikation zwischen ihnen beeinträchtigen. Diese Schäden entwickeln sich in der Regel über viele Jahre hinweg und sind das Ergebnis eines komplexen Zusammenspiels aus genetischen Faktoren, gesundheitlichen Einflüssen sowie Lebensstil- und Umweltbedingungen.
Laut der Lancet Commission on Dementia Prevention, Intervention and Care sind etwa 60 % des Demenzrisikos nicht beeinflussbar, während 40–45 % durch gezielte Prävention reduziert oder verzögert werden können. Dabei ist ein lebenslanger Ansatz entscheidend, da unterschiedliche Risikofaktoren in verschiedenen Lebensphasen wirken.
Genetische Faktoren
Genetische Faktoren spielen insbesondere bei der Alzheimer-Krankheit eine wichtige Rolle. Eine familiäre Vorbelastung sowie bestimmte genetische Varianten, wie das APOE-ε4-Allel, können das Risiko erhöhen. Diese beeinflussen unter anderem den Fettstoffwechsel im Gehirn und die Ablagerung krankhafter Eiweiße.
Dennoch gilt: Eine genetische Veranlagung bedeutet nicht zwangsläufig, dass eine Demenz entsteht. Viele Menschen mit einem erhöhten genetischen Risiko bleiben kognitiv gesund, insbesondere dann, wenn sie einen gesunden Lebensstil pflegen und Risikofaktoren aktiv vermeiden.
Lebensstil- und Umweltfaktoren
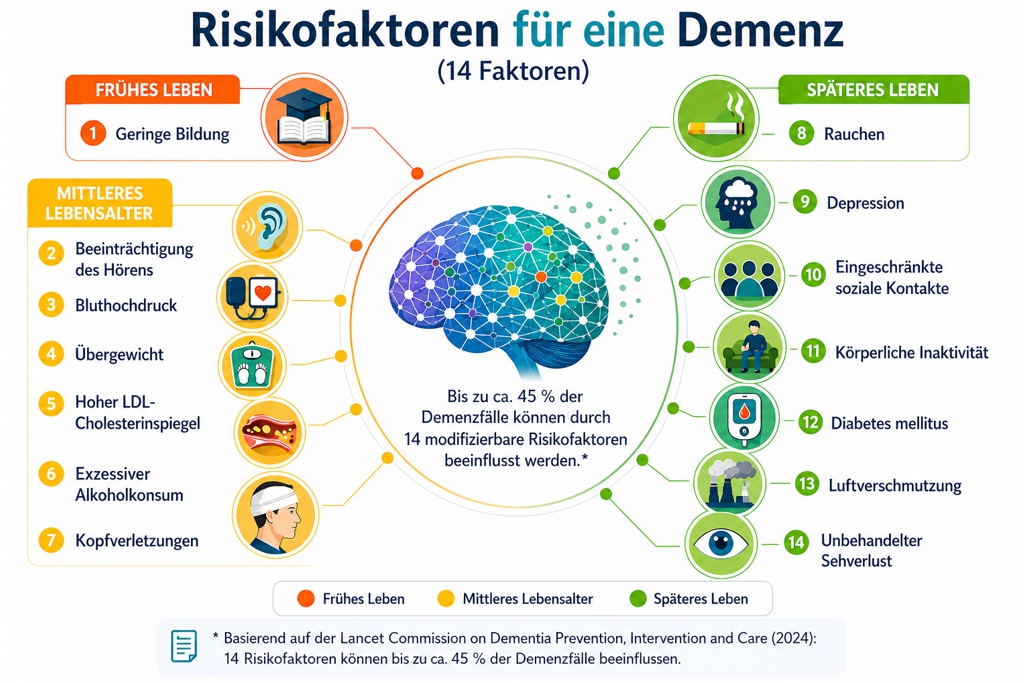
Die Lancet Commission identifiziert 14 modifizierbare Risikofaktoren, die sich über den gesamten Lebensverlauf verteilen. Sie wirken häufig zusammen und verstärken sich gegenseitig.
- Bildung und kognitive Aktivität
Eine geringe schulische Bildung in jungen Jahren geht mit einem erhöhten Demenzrisiko einher. Bildung stärkt die sogenannte kognitive Reserve und damit die Fähigkeit des Gehirns, krankhafte Veränderungen länger auszugleichen. Auch im späteren Leben bleibt geistige Aktivität wichtig: Lesen, Lernen, soziale Interaktion und das Bewältigen neuer Herausforderungen fördern die neuronale Vernetzung. - Hörvermögen
Ein unbehandelter Hörverlust im mittleren Lebensalter zählt zu den bedeutendsten Risikofaktoren. Er kann zu sozialem Rückzug, geringerer geistiger Stimulation und Veränderungen der Gehirnstruktur führen. Die frühzeitige Versorgung mit Hörgeräten kann helfen, diese negativen Effekte zu reduzieren. - Herz-Kreislauf-Gesundheit (Bluthochdruck)
Bluthochdruck schädigt die Blutgefäße, auch im Gehirn, und kann so die Durchblutung beeinträchtigen. Dies erhöht das Risiko für vaskuläre Demenz und trägt auch zur Entwicklung von Alzheimer bei. Eine gute Blutdruckkontrolle ist daher ein zentraler Bestandteil der Prävention. - Cholesterin
Ein erhöhter LDL-Cholesterinspiegel im mittleren Lebensalter wurde im Jahr 2024 als zusätzlicher Risikofaktor identifiziert. Er fördert Gefäßverengungen und kann die Versorgung des Gehirns beeinträchtigen. Eine Kombination aus Ernährungsumstellung, Bewegung und ggf. medikamentöser Therapie kann das Risiko senken. - Gewicht (Übergewicht)
Übergewicht im mittleren Lebensalter ist mit einem erhöhten Demenzrisiko verbunden. Es wirkt sich negativ auf den Stoffwechsel, die Gefäße und entzündliche Prozesse im Körper aus. Ein gesundes Körpergewicht unterstützt sowohl die Herz- als auch die Gehirngesundheit. - Diabetes mellitus
Diabetes erhöht das Demenzrisiko durch chronisch erhöhte Blutzuckerwerte, die Gefäße und Nervenzellen schädigen können. Eine gute Blutzuckereinstellung sowie regelmäßige ärztliche Kontrollen sind entscheidend. - Körperliche Aktivität
Bewegungsmangel trägt zur Entstehung mehrerer Risikofaktoren bei, darunter Bluthochdruck, Übergewicht und Diabetes. Regelmäßige körperliche Aktivität verbessert die Durchblutung des Gehirns, fördert die Bildung neuer Nervenzellen und unterstützt die kognitive Leistungsfähigkeit. - Psychische Gesundheit (Depression)
Depressionen können sowohl ein Risikofaktor als auch ein frühes Symptom einer Demenz sein. Eine unbehandelte Depression kann zu sozialem Rückzug, verminderter Aktivität und zu biologischen Veränderungen im Gehirn führen. Eine frühzeitige Behandlung ist daher wichtig. - Kopfverletzungen
Schädel-Hirn-Traumata können langfristige Schäden im Gehirn verursachen und das Risiko für Demenz erhöhen. Besonders wiederholte, auch leichte Verletzungen (z. B. beim Sport) können sich negativ auswirken. Schutzmaßnahmen wie Helme sind daher wichtig. - Rauchen
Rauchen erhöht das Demenzrisiko deutlich. Tabakkonsum schädigt die Blutgefäße, fördert Entzündungsprozesse und beeinträchtigt die Sauerstoffversorgung des Gehirns. Dadurch steigt das Risiko für vaskuläre Demenz sowie für Alzheimer-Erkrankungen. Ein Rauchstopp kann dieses Risiko jedoch langfristig senken. - Alkoholkonsum
Übermäßiger Alkoholkonsum wirkt sich direkt schädigend auf Nervenzellen aus und kann zu Beeinträchtigungen von Gedächtnis, Konzentration und Denkvermögen führen. Langfristig erhöht hoher Alkoholkonsum das Risiko für verschiedene Formen der Demenz. Ein bewusster und moderater Umgang mit Alkohol ist daher wichtig für die Gesundheit des Gehirns. - Soziale Kontakte
Soziale Isolation und Einsamkeit erhöhen das Risiko, an Demenz zu erkranken, deutlich. Soziale Interaktion stimuliert das Gehirn, unterstützt die emotionale Stabilität und kann kognitive Abbauprozesse verlangsamen. - Luftverschmutzung
Feinstaub und andere Schadstoffe können entzündliche Prozesse im Körper und im Gehirn auslösen. Eine langfristige Belastung wird mit einem erhöhten Risiko für kognitive Beeinträchtigungen in Verbindung gebracht. - Sehvermögen
Unbehandeltes Sehvermögen im höheren Lebensalter wurde 2024 als neuer Risikofaktor identifiziert. Sehbeeinträchtigungen können die geistige Aktivität einschränken, soziale Isolation fördern und die kognitive Belastung erhöhen. Regelmäßige Augenuntersuchungen und eine frühzeitige Behandlung sind daher wichtig.
Zusammenspiel der Risikofaktoren
Die genannten Faktoren wirken selten isoliert. Oft treten mehrere Risikofaktoren gleichzeitig auf und verstärken sich gegenseitig. Ein gesunder Lebensstil kann daher mehrere Risiken gleichzeitig positiv beeinflussen.
Begleiterkrankungen
Chronische Erkrankungen wie Herz-Kreislauf-Erkrankungen, Stoffwechselstörungen oder entzündliche Prozesse können zusätzlich zum Demenzrisiko beitragen. Eine konsequente medizinische Behandlung und regelmäßige Vorsorgeuntersuchungen sind daher zentral für die Prävention.
Zusammenfassung
Demenz wird durch ein komplexes Zusammenspiel genetischer, gesundheitlicher und lebensstilbedingter Faktoren beeinflusst. Während ein Teil des Risikos nicht veränderbar ist, zeigt die Lancet Commission (2024), dass ein erheblicher Anteil durch gezielte Maßnahmen beeinflusst werden kann.
Entscheidend ist ein lebenslanger Ansatz:
- Bildung und geistige Aktivität in jungen Jahren,
- Kontrolle von Risikofaktoren im mittleren Lebensalter,
- Erhalt von körperlicher, sozialer und sensorischer Gesundheit im Alter.
Durch diese Maßnahmen lässt sich das individuelle Demenzrisiko deutlich senken.
Diagnose von Demenz
Die Diagnose einer Demenz erfordert eine umfassende Beurteilung der Symptome, der Krankengeschichte und der kognitiven Funktionen. Eine genaue Diagnose ist entscheidend für die Festlegung eines geeigneten Behandlungs- und Pflegeplans. Der Diagnoseprozess umfasst in der Regel mehrere wichtige Schritte:
Erstes Assessment und Anamnese
Der erste Schritt zur Diagnose einer Demenz ist eine gründliche Untersuchung durch eine medizinische Fachkraft. Diese umfasst
- Anamnese: Überprüfung der Krankengeschichte des Patienten, einschließlich bestehender Erkrankungen, Medikamenteneinnahme und einer Familiengeschichte von Demenz oder anderen neurologischen Störungen.
- Überprüfung der Symptome: Besprechung der aktuellen Symptome mit dem Patienten und seinen Angehörigen, wobei der Schwerpunkt auf dem Beginn, der Dauer und dem Fortschreiten von Gedächtnisverlust, kognitiven Schwierigkeiten und Verhaltensänderungen liegt.
Kognitive und neuropsychologische Diagnostik
Kognitive und neuropsychologische Tests helfen bei der Beurteilung des Ausmaßes der kognitiven Beeinträchtigung und bei der Identifizierung spezifischer betroffener Bereiche. Diese Tests können Folgendes umfassen
- Mini-Mental State Examination (MMSE): Ein kurzes Beurteilungsinstrument, das verschiedene kognitive Funktionen wie Gedächtnis, Aufmerksamkeit und Sprache misst.
- Montreal Cognitive Test (MoCA): Ein Test, mit dem leichte kognitive Beeinträchtigungen und Demenz im Frühstadium erkannt werden können.
- Neuropsychologische Testdiagnostik: Ausführlichere Tests, die verschiedene kognitive Bereiche wie Gedächtnis, Exekutivfunktionen, Sprache und visuell-räumliche Fähigkeiten bewerten.
Bildgebung des Gehirns und Laboruntersuchungen
Bildgebende Verfahren des Gehirns und Labortests werden eingesetzt, um andere Erkrankungen auszuschließen und die Diagnose Demenz zu bestätigen:
- Bildgebung des Gehirns: Verfahren wie die Magnetresonanztomographie (MRT) oder die Computertomographie (CT) liefern detaillierte Bilder des Gehirns und helfen, strukturelle Veränderungen wie Atrophien oder Läsionen zu erkennen.
- Positronen-Emissions-Tomographie (PET): PET-Scans können Amyloid-Plaques und Tau-Plaques im Gehirn nachweisen, die für die Alzheimer-Krankheit charakteristisch sind.
- Laboruntersuchungen: Blutuntersuchungen können durchgeführt werden, um andere Ursachen für den kognitiven Verfall auszuschließen, z. B. Schilddrüsenstörungen, Vitaminmangel oder Infektionen.
Differentialdiagnose
Bei der Differentialdiagnose geht es darum, die Demenz von anderen Erkrankungen abzugrenzen, die ähnliche Symptome verursachen können. Dazu gehören
- Andere neurologische Erkrankungen: Erkrankungen wie Morbus Parkinson oder Multiple Sklerose können mit kognitiven Beeinträchtigungen einhergehen, die eine Demenz imitieren können.
- Psychische Erkrankungen: Depressionen, Angstzustände und andere psychiatrische Erkrankungen können zu demenzähnlichen Symptomen wie Gedächtnisproblemen und kognitiven Störungen führen.
Multidisziplinäre Beurteilung
In vielen Fällen kann ein multidisziplinäres Team an der Diagnose und Behandlung von Demenz beteiligt sein. Zu diesem Team können gehören
- Neurologen: Fachärzte, die neurologische Erkrankungen diagnostizieren und behandeln.
- Psychiater: Experten für psychische Gesundheit, die Stimmungsstörungen und andere psychiatrische Aspekte behandeln können.
- Neuropsychologen: Experten, die detaillierte kognitive Tests und Beurteilungen durchführen.
- Geriater: Ärzte, die auf die Versorgung älterer Erwachsener spezialisiert sind und häufig mit komplexen Demenzfällen zu tun haben.
Bedeutung einer frühen Diagnose
Die Früherkennung von Demenz ist aus mehreren Gründen von entscheidender Bedeutung:
- Rechtzeitige Intervention: Eine frühe Diagnose ermöglicht die Umsetzung von Behandlungs- und Managementstrategien, die das Fortschreiten der Krankheit verlangsamen und die Lebensqualität verbessern können.
- Pflegeplanung: Die Früherkennung von Demenzerkrankungen ermöglicht es den Betroffenen und ihren Familien, fundierte Entscheidungen über den künftigen Pflegebedarf und die rechtliche und finanzielle Planung zu treffen.
- Unterstützung und Ressourcen: Eine frühe Diagnose ermöglicht den Zugang zu Unterstützungsdiensten, Bildungsressourcen und Gemeinschaftsprogrammen, die bei der Bewältigung der Krankheit helfen können.
Schlussfolgerung
Der Diagnoseprozess für Demenz ist umfassend und umfasst die Auswertung der Krankengeschichte, die Durchführung kognitiver Tests, den Einsatz bildgebender Verfahren des Gehirns und den Ausschluss anderer Erkrankungen. Eine genaue und frühzeitige Diagnose ist der Schlüssel zu einer wirksamen Behandlung und zur Verbesserung der Lebensqualität von Menschen mit Demenz. Im nächsten Abschnitt befassen wir uns mit den verschiedenen Behandlungsmöglichkeiten und Strategien zur Verbesserung der Pflege und Unterstützung der Betroffenen.
Behandlungs- und Betreuungsstrategien bei Demenz
Obwohl es derzeit keine Heilung für Demenz gibt, können verschiedene Behandlungs- und Betreuungsstrategien dazu beitragen, die Symptome zu lindern, die Lebensqualität zu verbessern und das Fortschreiten der Krankheit zu verlangsamen. Eine wirksame Behandlung besteht aus einer Kombination von medizinischer Behandlung, Anpassungen des Lebensstils und unterstützender Pflege.
Medikamentöse Behandlung
Die medizinische Behandlung von Demenz zielt darauf ab, die Symptome zu lindern und in einigen Fällen das Fortschreiten der Krankheit zu verlangsamen. Diese Behandlungen können Folgendes umfassen
- Cholinesterasehemmer: Medikamente wie Donepezil, Rivastigmin und Galantamin werden in der Regel zur Behandlung der Alzheimer-Krankheit eingesetzt. Sie erhöhen den Spiegel des Botenstoffs Acetylcholin, der für das Gedächtnis und die kognitiven Funktionen wichtig ist.
- Memantine: Dieses Medikament wird bei mittelschwerer bis schwerer Alzheimer-Krankheit eingesetzt. Es wirkt, indem es die Glutamataktivität reguliert, die an Lernen und Gedächtnis beteiligt ist.
- Antipsychotika: Antipsychotika können Patienten mit schweren Verhaltenssymptomen wie Aggressivität oder Halluzinationen verschrieben werden. Diese Medikamente müssen jedoch wegen möglicher Nebenwirkungen mit Vorsicht eingesetzt werden.
Nicht-pharmakologische Maßnahmen
Nicht-pharmakologische Interventionen konzentrieren sich auf die Verbesserung der kognitiven Funktion und die Bewältigung von Verhaltenssymptomen ohne Medikamente. Diese Strategien umfassen
- Kognitive Stimulationstherapie (Cognitive Stimulation Therapy, CST): Bei der kognitiven Stimulationstherapie werden die Patienten in Aktivitäten eingebunden, die die kognitiven Funktionen stimulieren, wie z. B. Puzzles, Spiele und Diskussionen. Diese Therapie kann zur Verbesserung der kognitiven Fähigkeiten und der Lebensqualität beitragen.
- Reminiszenztherapie: Bei diesem Ansatz werden die Patienten durch Aufforderungen und Hinweise ermutigt, sich an vergangene Erlebnisse zu erinnern und darüber zu sprechen. Dies kann zur Verbesserung der Stimmung und zur Verringerung der Angst beitragen.
- Verhaltenstherapeutische Maßnahmen: Strategien wie strukturierte Routinen und positive Verstärkung können helfen, schwierige Verhaltensweisen zu bewältigen und das allgemeine Wohlbefinden zu verbessern.
Anpassung der Lebensweise
Ein gesunder Lebensstil kann einen großen Einfluss auf den Umgang mit Demenz haben. Zu den wichtigsten Anpassungen gehören
- Ernährung: Eine ausgewogene Ernährung, wie z.B. die Mittelmeerdiät, kann die Gesundheit des Gehirns unterstützen. Dazu gehört der Verzehr von viel Gemüse, Obst, Vollkornprodukten, Fisch und gesunden Fetten wie Olivenöl.
- Körperliche Aktivität: Regelmäßige körperliche Aktivität wie Gehen, Schwimmen oder Tanzen kann die kognitiven Funktionen und die allgemeine Gesundheit verbessern. Körperliche Betätigung hilft auch, Angstzustände und Depressionen zu überwinden.
- Geistige Anregung: Geistig stimulierende Aktivitäten wie Lesen, das Erlernen neuer Fertigkeiten oder Gedächtnisspiele können dazu beitragen, die kognitiven Funktionen zu erhalten.
Unterstützende Pflege und Umfeld
Die Schaffung einer unterstützenden Umgebung ist für Menschen mit Demenz von entscheidender Bedeutung. Dazu gehören
- Sicherheitsmaßnahmen: Es muss sichergestellt werden, dass die Wohnumgebung sicher und frei von Gefahren ist. Dazu kann die Umgestaltung der Wohnung gehören, um Stürze zu vermeiden, die Sicherung von Türen, um ein Weglaufen zu verhindern, und gegebenenfalls der Einsatz von Überwachungsgeräten.
- Unterstützung des Pflegepersonals: Die Unterstützung des Pflegepersonals ist von entscheidender Bedeutung. Dazu können Entlastungspflege, Beratung und Aufklärung über Demenz gehören, um die Pflegenden bei der Bewältigung ihrer Aufgaben zu unterstützen und Stress abzubauen.
- Soziale Teilhabe: Die Aufrechterhaltung sozialer Kontakte und die Teilnahme an Gemeinschaftsaktivitäten können dazu beitragen, das Gefühl der Isolation zu verringern und das emotionale Wohlbefinden zu verbessern.
Zukünftige Entwicklungen und Forschung
Die laufende Forschung zielt auf die Entwicklung neuer und die Verbesserung bestehender Therapien für Demenz ab. Schwerpunktbereiche sind
- Krankheitsmodifizierende Behandlungen: Es werden Medikamente und Interventionen erforscht, die auf die Ursachen der Demenz abzielen, z. B. Amyloid-Plaques und Tau-Tangles bei der Alzheimer-Krankheit.
- Früherkennung und Biomarker: Fortschritte bei Diagnoseinstrumenten und Biomarkern zielen darauf ab, Demenzerkrankungen in ihren frühesten Stadien zu erkennen, um früher eingreifen und behandeln zu können.
- Genforschung: Das Verständnis der genetischen Faktoren, die bei Demenzerkrankungen eine Rolle spielen, kann zu personalisierten Behandlungs- und Präventionsstrategien führen.
Schlussfolgerung
Obwohl es keine Heilung für Demenz gibt, kann eine Kombination aus medizinischer Behandlung, nicht-pharmakologischen Interventionen, Anpassungen des Lebensstils und unterstützender Pflege die Lebensqualität deutlich verbessern und die Symptome lindern. Die laufende Forschung und die Fortschritte auf diesem Gebiet geben weiterhin Anlass zur Hoffnung auf wirksamere Behandlungen und schließlich auf Heilung.
Pflege und Betreuung von Menschen mit Demenz
Die Pflege von Menschen mit Demenz stellt eine besondere Herausforderung dar und erfordert einen ganzheitlichen Ansatz, um den körperlichen, emotionalen und sozialen Bedürfnissen der Betroffenen gerecht zu werden. Für Pflegende und Familien ist es wichtig zu verstehen, wie sie effektive Pflege leisten und gleichzeitig ihr eigenes Wohlbefinden erhalten können. Dieser Abschnitt enthält Hinweise zu Pflegestrategien, zum Zugang zu Unterstützungsressourcen und zum Umgang mit den Auswirkungen der Demenz auf das Familienleben.
Wirksame Kommunikationstechniken
Effektive Kommunikation ist der Schlüssel zum Abbau von Frustration und zur Verbesserung der Interaktion mit Menschen mit Demenz. Zu den Techniken gehören
- Vereinfachte Kommunikation: Verwenden Sie eine klare, einfache Sprache und kurze Sätze. Vermeiden Sie komplizierte Anweisungen oder Fragen.
- Nonverbale Hinweise: Auf Körpersprache und Gesichtsausdruck achten. Nonverbale Kommunikation kann in bestimmten Situationen effektiver sein als verbale Kommunikation.
- Geduld und Gelassenheit: Sprechen Sie geduldig und beruhigend. Vermeiden Sie es, das Gedächtnis oder die Orientierung der Person auf konfrontative Weise zu korrigieren.
Schaffung einer sicheren und unterstützenden Umgebung
Eine sichere und angenehme Umgebung ist für Menschen mit Demenz sehr wichtig. Beachten Sie folgende Punkte
- Veränderungen in der Wohnung: Entfernen Sie Stolperfallen, installieren Sie Haltegriffe im Bad und verwenden Sie Beschriftungen oder Schilder, um die Orientierung zu erleichtern.
- Sicherheitsmaßnahmen: Installieren Sie Schlösser oder Alarmanlagen, um ein Umherirren zu verhindern und die Sicherheit der Person zu gewährleisten.
- Vertrautheit und Routine: Sorgen Sie für einen regelmäßigen Tagesablauf und halten Sie vertraute Gegenstände und Fotos in der Nähe, um der Person ein Gefühl der Stabilität zu vermitteln.
Demenz-Hilfe
Es gibt verschiedene Beratungsstellen und Selbsthilfegruppen für Pflegende und Menschen mit Demenz:
- Selbsthilfegruppen: Die Teilnahme an Selbsthilfegruppen bietet emotionale Unterstützung und praktischen Rat von Menschen in ähnlichen Situationen. Diese Gruppen gibt es online oder in lokalen Gemeinden.
- Bildungsressourcen: Verschiedene Organisationen bieten Schulungsmaterialien zur Pflege von Menschen mit Demenz an, darunter Workshops, Webinare und Literatur.
- Professionelle Hilfe: Lassen Sie sich von Gesundheitsexperten wie Geriatern, Neurologen und Sozialarbeitern beraten und bei der Bewältigung der Krankheit unterstützen.
Vereinbarkeit von Pflege und eigenem Wohlbefinden
Pflegende müssen auch auf ihre eigene körperliche und seelische Gesundheit achten. Dazu gehören Strategien wie
- Entlastungspflege: Kurzzeitpflege in Anspruch nehmen, um Pausen zu machen und sich zu erholen. Dies kann eine vorübergehende Betreuung durch eine Fachkraft oder einen vertrauten Freund oder ein Familienmitglied sein.
- Selbstpflege: Beschäftigen Sie sich mit Aktivitäten, die Entspannung und Wohlbefinden fördern, z. B. Sport, Hobbys und soziale Kontakte.
- Unterstützung suchen: Zögern Sie nicht, Familienmitglieder, Freunde oder professionelle Berater um Hilfe zu bitten, um Stress zu bewältigen und einem Burnout vorzubeugen.
Rechtliche und finanzielle Vorsorge
Die Planung der Zukunft ist sowohl für die Person mit Demenz als auch für die Angehörigen von entscheidender Bedeutung:
- Rechtliche Überlegungen: Stellen Sie sicher, dass rechtliche Dokumente wie Vollmachten und Patientenverfügungen vorhanden sind, um Entscheidungen bezüglich der Gesundheitsversorgung und der Finanzen treffen zu können.
- Finanzielle Planung: Berücksichtigen Sie die Möglichkeiten der Langzeitpflege und die damit verbundenen Kosten. Informieren Sie sich über finanzielle Unterstützungsprogramme und Versicherungsmöglichkeiten, um die finanziellen Auswirkungen der Demenzpflege zu bewältigen.
Lebensqualität verbessern
Die Förderung einer hohen Lebensqualität für Menschen mit Demenz beinhaltet
- Sinnvolle Aktivitäten: Aktivitäten, die der Person Spaß machen und ihr einen Sinn geben, wie Kunst, Musik oder Gartenarbeit.
- Soziale Interaktion: Förderung der sozialen Interaktion mit Familie, Freunden und Gemeinschaftsaktivitäten, um Isolation zu vermeiden und die Stimmung zu verbessern.
- Emotionale Unterstützung: Bieten Sie emotionale Unterstützung und Verständnis an, indem Sie die Gefühle und Erfahrungen der Person anerkennen.
Die Pflege von Menschen mit Demenz erfordert einen vielschichtigen Ansatz, der effektive Kommunikation, die Schaffung eines sicheren Umfelds, den Zugang zu Unterstützungsressourcen und ein ausgewogenes Verhältnis zwischen persönlichem Wohlbefinden und Pflege beinhaltet. Wenn Pflegende ihre Rolle verstehen und die verfügbaren Ressourcen nutzen, können sie mitfühlende Pflege leisten und gleichzeitig ihre eigene Gesundheit und Lebensqualität erhalten.
Zusätzliche Ressourcen
Für weiterführende Informationen und Unterstützung in Deutschland stehen folgende Angebote zur Verfügung:
- Deutsche Alzheimer Gesellschaft → Zentrale Anlaufstelle für Informationen, Beratung und Unterstützung für Menschen mit Demenz und Angehörige.
- Unterstützungsangebote der Deutschen Alzheimer Gesellschaft → Überblick über Beratungsangebote, Selbsthilfegruppen, Pflegeunterstützung und Entlastungsangebote.
- Beratungsstellen und Hilfe vor Ort finden → Suche nach lokalen Beratungsstellen, Selbsthilfegruppen und Gedächtnisambulanzen in Ihrer Nähe.
- Informationen des Gesundheitsportals Bund → Offizielle Informationen zu Leben mit Demenz, Wohnumfeld und Unterstützungsmöglichkeiten.
- Alzheimer’s Association (Deutschland-Seite) → Internationale Perspektive und Verweis auf deutsche Unterstützungsangebote.







